Introduction : un tournant historique pour la santé hormonale
En tant que médecin endocrinologue spécialisée en fertilité, je vois ce changement comme une avancée majeure. Vous avez peut-être lu ce mot étrange ces derniers jours : SMOP, ou son équivalent anglais, PMOS. Avant même de chercher si ça vous concerne, sachez que ça vous concerne déjà si on vous a parlé un jour de SOPK. C’est exactement la même réalité clinique. C’est juste le nom qui change. Et croyez-moi, ce changement n’a rien d’anecdotique.
Pendant quatre-vingt-dix ans, on a appelé cette maladie « syndrome des ovaires polykystiques ». Pendant quatre-vingt-dix ans, j’ai vu en cabinet des femmes me dire : « Polykystique ? Mais c’est quoi ces kystes ? » Et elles avaient raison. Ces « kystes » n’existent pas. Le nom a induit en erreur des générations de patientes, et parfois aussi leurs médecins.
En mai 2026, après onze ans de travaux internationaux et la consultation directe de 22 000 personnes, un consensus mondial publié dans The Lancet a officialisé le changement. Le SMOP remet le curseur au bon endroit : le problème n’est pas l’ovaire lui-même, mais le terrain métabolique global. Je vous explique ici pourquoi ce mot change tout, ce que vous devez retenir, et ce que ça change concrètement dans la prise en charge — y compris pour la fertilité.
Pourquoi le mot « polykystique » était une erreur scientifique
1. Ce ne sont pas des kystes, ce sont des follicules
Quand on regarde un ovaire à l’échographie chez une femme atteinte, on voit beaucoup de petites images rondes, foncées. Pendant des décennies, on les a appelées « kystes ». Ce ne sont pas des kystes. Ce sont des follicules antraux — des petits sacs liquidiens contenant chacun un ovocyte immature, qui mesurent moins de 6 mm. Tous les ovaires en contiennent. Chez les femmes concernées, ils sont simplement plus nombreux que la moyenne, et l’ovulation a du mal à se faire correctement à cause d’un environnement hormonal déséquilibré.
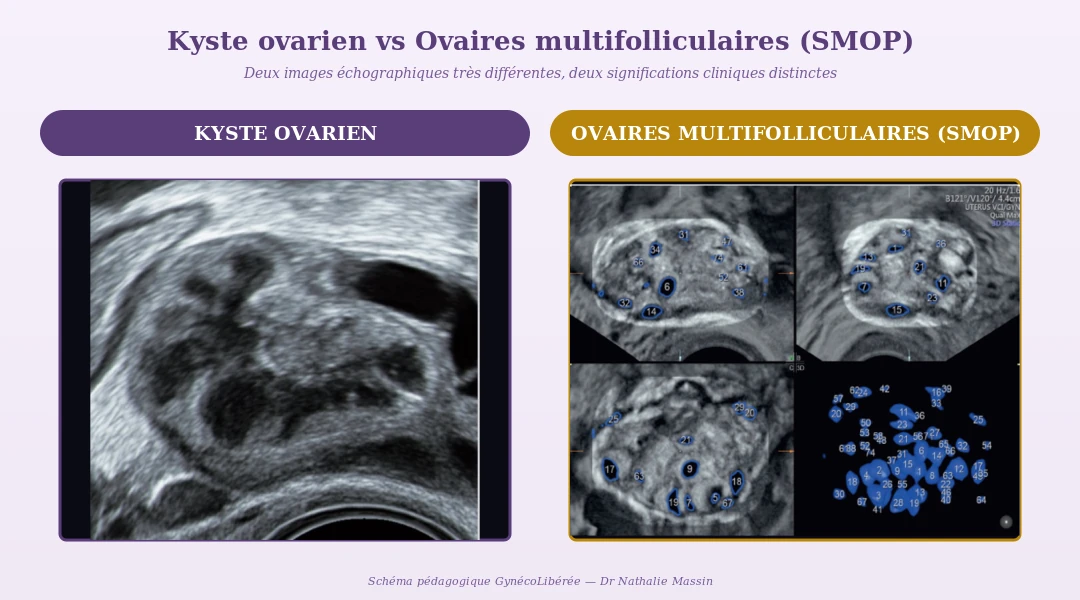 Comparaison échographique. À gauche : un kyste ovarien — formation liquidienne unique souvent supérieure à 3 cm, pouvant prendre différents aspects (ici c’est un corps jaune, l’aspect normal après ovulation) et qui déforme la silhouette de l’ovaire. À droite : un ovaire multifolliculaire (SMOP) en analyse 3D automatisée — chaque petit cercle bleu correspond à un follicule de 2 à 9 mm. Au-delà de 20 follicules par ovaire, on parle de morphologie SMOP (critères Rotterdam révisés 2023).
Comparaison échographique. À gauche : un kyste ovarien — formation liquidienne unique souvent supérieure à 3 cm, pouvant prendre différents aspects (ici c’est un corps jaune, l’aspect normal après ovulation) et qui déforme la silhouette de l’ovaire. À droite : un ovaire multifolliculaire (SMOP) en analyse 3D automatisée — chaque petit cercle bleu correspond à un follicule de 2 à 9 mm. Au-delà de 20 follicules par ovaire, on parle de morphologie SMOP (critères Rotterdam révisés 2023).
« Polykystique ? Mais c’est quoi ces kystes ? » — Patiente de 32 ans, diagnostic posé trois ans plus tôt.
Cette confusion a eu des conséquences réelles. Combien de femmes ont cru qu’elles allaient devoir se faire opérer, qu’elles avaient quelque chose à « retirer », qu’elles portaient une anomalie anatomique ? Or rien de tout cela. Ce syndrome ne se découpe pas au bistouri. Il se comprend et il s’équilibre.
2. Le piège de la description anatomique de 1935
Le terme « syndrome des ovaires polykystiques » a été forgé en 1935 par deux gynécologues américains, Stein et Leventhal, qui ont décrit l’image anatomique de gros ovaires multifolliculaires (polykystiques) sans pouvoir comprendre la mécanique hormonale et métabolique sous-jacente. À l’époque, on travaillait avec ce qu’on voyait. Aujourd’hui, on sait que cette maladie commence souvent bien avant l’ovaire, et qu’elle touche d’autres systèmes que la fertilité.
Garder un nom qui pointe uniquement les ovaires, c’est aussi réducteur que de définir le diabète uniquement par une fatigue oculaire : le symptôme est réel, mais il est secondaire, et le nom oriente mal toutes les décisions qui suivent.
Décryptage du SMOP : un nom, trois piliers fondamentaux
Le passage au Syndrome Métabolique Ovarien Polyendocrinien change radicalement l’approche thérapeutique en cabinet.
| Lettre | Terme | Réalité médicale |
|---|---|---|
| M | Métabolique | L’insulinorésistance concerne 70 à 80 % des femmes et doit être traitée en priorité. |
| O | Ovarien | L’ovaire exprime le symptôme (cycles irréguliers, androgènes), mais il n’est pas l’organe causal unique. |
| P | Polyendocrinien | Plusieurs glandes sont impliquées : pancréas, surrénales, hypophyse et souvent la thyroïde. |
Métabolique : la pièce qu’on minimisait
L’insulinorésistance présente chez 70 à 80 % des femmes concernées est souvent silencieuse dans les premières années : pas forcément de surpoids, pas de diabète, des bilans biologiques « normaux » en apparence. Et pourtant, elle est là. Elle amplifie la production d’androgènes par les ovaires, perturbe l’ovulation, et augmente à long terme le risque de diabète de type 2, de stéatose hépatique et de pathologies cardiovasculaires. Mettre le mot « métabolique » en tête du nom, ce n’est pas un détail. C’est dire à toutes les femmes concernées, et à leurs médecins : regardez le métabolisme avant tout.
Polyendocrinien : ce n’est pas que les ovaires
Le terme « polyendocrinien » recouvre l’ensemble des glandes hormonales impliquées : pancréas (insuline), surrénales (androgènes, cortisol), hypothalamus et hypophyse (LH, FSH), thyroïde fréquemment associée. C’est cette interaction de plusieurs systèmes endocriniens qui fait la complexité de la maladie, et qui explique pourquoi deux femmes diagnostiquées avec le même sigle peuvent avoir des tableaux cliniques radicalement différents.
Ce qui a déclenché ce changement de nom
Le consensus international de mai 2026
Le changement officiel a été publié dans The Lancet en mai 2026. Le processus a duré onze ans. 22 000 personnes ont été consultées — chercheurs, cliniciens, sociétés savantes, et patientes. Trois candidats étaient en lice. PMOS (Polyendocrine Metabolic Ovarian Syndrome) l’a emporté très largement. La Société européenne d’endocrinologie et l’Endocrine Society américaine ont validé. La transition prendra trois ans dans les classifications internationales, mais le nom est désormais celui qui doit être utilisé.
Ce que demandent les patientes depuis des années
C’est probablement le point le plus important, et le plus rare dans l’histoire récente de la nomenclature médicale : ce sont les femmes concernées qui ont poussé le changement. Depuis des années, sur les forums, dans les associations de patientes, dans les cabinets, elles disaient la même chose. « Ce nom me stigmatise. Ce nom est faux. Ce nom ne dit rien de ce que je vis. » Les sociétés savantes ont fini par les entendre. Ce n’est pas rien.
« On m’a juste prescrit la pilule à 17 ans en me disant que ça allait régler le problème. Personne ne m’a parlé du métabolique. » — Cynthia 34 ans, projet bébé en cours.
Diagnostic en 2026 : ce qui change concrètement pour vous
Les critères de Rotterdam — au moins deux des trois signes parmi cycles irréguliers/absence d’ovulation, hyperandrogénie clinique (pilosité importante, acné, perte de cheveux) ou biologique (testostérone élevée), et morphologie d’ovaires multifolliculaires à l’échographie — restent la base du diagnostic. Mais ils ont été mis à jour en 2023 par le consensus international ESHRE/ASRM, et c’est une évolution majeure trop souvent ignorée.
- L’AMH devient un standard. Chez la femme adulte, une AMH élevée a désormais la même valeur diagnostique qu’une échographie pour identifier la morphologie ovarienne. C’est plus fiable, plus reproductible, et plus accessible. Toutefois, une AMH seule isolée ne porte pas le diagnostic.
- Priorité à la clinique. Si vous présentez à la fois des cycles irréguliers et une hyperandrogénie clinique, ni l’échographie ni l’AMH ne sont nécessaires pour poser le diagnostic. Deux critères cliniques suffisent.
- Protection des adolescentes. L’AMH n’est pas validée chez l’adolescente (l’AMH est naturellement très élevée chez les jeunes filles), et l’échographie est à éviter à cet âge en raison du caractère normal d’un aspect riche en follicules.
« Renommer une maladie n’est pas un détail cosmétique. Quand un nom est faux, il oriente toutes les décisions qui suivent. »
Ma vision de médecin : équilibrer le terrain avant tout
Vos symptômes ne sont pas « dans votre tête »
Si vous avez vécu des années d’errance — règles chaotiques depuis l’adolescence, acné qui ne cède pas, prise de poids inexpliquée malgré une hygiène de vie correcte, anxiété qui revient cycliquement — ce n’est pas dans votre tête. C’est un terrain biologique documenté, mesurable, et sur lequel on peut agir. Le nouveau nom le dit explicitement : c’est métabolique, c’est hormonal, c’est multisystémique. Ce n’est pas une fragilité psychologique.
Une stratégie thérapeutique renouvelée
On ne se contente plus de « masquer » les cycles avec une pilule contraceptive. La prise en charge moderne repose désormais sur :
- Le bilan métabolique systématique : glycémie à jeun, indice HOMA (insulinorésistance), bilan lipidique, exploration de la stéatose hépatique si facteurs de risque.
- L’activité physique régulière : pas pour maigrir, pour améliorer la sensibilité à l’insuline, ce qui agit en cascade sur les androgènes et l’ovulation.
- Une alimentation à index glycémique modéré : on ne supprime pas, on stabilise.
- L’inositol (myo-inositol et D-chiro-inositol), validé par plusieurs études récentes pour restaurer l’ovulation chez de nombreuses femmes concernées. Ce n’est plus une option, mais une recommandation de grade A par les sociétés savantes (ESHRE/ASRM) pour le SMOP. Son rôle ? Agir comme un médiateur de l’insuline pour relancer l’ovulation naturellement et améliorer la qualité ovocytaire.
- La metformine dans les cas où l’insulinorésistance est marquée, en accord avec votre endocrinologue.
Fertilité : ne plus penser « ovaires malades », penser « terrain à équilibrer »
C’est sans doute le changement le plus important pour les femmes. Le SMOP n’est pas une condamnation à la FIV. Avec une bonne compréhension du terrain métabolique et un travail ciblé, 70 à 80 % des femmes concernées peuvent concevoir naturellement (j’y reviendrai dans un article dédié, SMOP et grossesse naturelle, qui sortira prochainement).
Et quand l’AMP est nécessaire, le plan change aussi. Connaître le profil métabolique permet d’anticiper le risque d’hyperstimulation, d’adapter les protocoles de stimulation, de personnaliser les doses. Ce sont des décisions cliniques précises, pas un protocole standard. En 30 ans de consultations, j’ai vu énormément de femmes diagnostiquées SOPK qui n’avaient jamais eu de vrai bilan métabolique. Aujourd’hui, avec le SMOP, ce bilan devient la base.
« J’ai mis dix ans à comprendre que ce n’était pas un problème d’ovaires malades mais un terrain global. » — Adèle 36 ans, premier bilan fertilité.
En résumé
Le SOPK devient SMOP. Le nom rejoint enfin la réalité clinique : une maladie métabolique, hormonale, multisystémique — pas une anomalie ovarienne isolée. Pour vous, ce changement n’est pas anecdotique. Il invite à regarder le terrain avant les ovaires, à mesurer l’insulinorésistance avant de prescrire la pilule par réflexe, et à équilibrer le métabolisme avant de penser FIV.
Plus une femme comprend son corps, moins elle subit ses décisions.
Pour aller plus loin sur le sujet, lisez aussi l’article SOPK — tout savoir sur le syndrome des ovaires polykystiques (qui reste valable, le SMOP étant strictement la même réalité clinique), et explorez le pilier Santé gynécologique pour comprendre les liens avec le cycle, l’endométriose et les déséquilibres hormonaux.
Si vous souhaitez faire le point sur votre terrain métabolique ou optimiser votre fertilité, découvrez mes accompagnements.
Sources scientifiques
- Teede H. et al. — Polyendocrine Metabolic Ovarian Syndrome (PMOS) replaces PCOS: a multistep global consensus process. The Lancet, mai 2026.
- Teede H. et al. — Recommendations From the 2023 International Evidence-based Guideline for the Assessment and Management of Polycystic Ovary Syndrome. The Journal of Clinical Endocrinology & Metabolism, vol. 108, n°10, 2023, p. 2447. DOI : 10.1210/clinem/dgad463 — recommandation de l’AMH comme alternative à l’échographie chez l’adulte.
- Stein I.F., Leventhal M.L. — Amenorrhea associated with bilateral polycystic ovaries. American Journal of Obstetrics and Gynecology, vol. 29, 1935, p. 181-185. DOI : 10.1016/S0002-9378(15)30642-6
- Endocrine Society (2026) — Polyendocrine Metabolic Ovarian Syndrome: New name to improve diagnosis and care of condition affecting 170 million women worldwide.
- Inserm — Dossier Syndrome des ovaires polykystiques (SOPK).
Questions fréquentes sur ce sujet.
SOPK et SMOP, est-ce exactement la même chose ?
Oui. C'est strictement la même réalité clinique. Le sigle change pour mieux décrire la maladie. Aucune nouvelle catégorie, aucune nouvelle pathologie : c'est un changement de nom, pas de nature.
Pourquoi mon médecin utilise-t-il encore l'ancien nom ?
C'est tout à fait normal pendant la transition. Le consensus prévoit une phase de migration de trois ans pour basculer la terminologie dans les classifications internationales, les recommandations nationales et les manuels. Pendant cette période, les deux termes coexisteront. SOPK et SMOP désignent rigoureusement la même chose.
Le diagnostic se fait-il toujours avec les mêmes critères ?
Les critères de Rotterdam restent la base. Mais ils ont été élargis en 2023 : l'AMH peut remplacer l'échographie chez la femme adulte, et la combinaison cycles irréguliers + hyperandrogénie clinique suffit sans imagerie. Cela rend le diagnostic plus accessible et plus reproductible.
Le SMOP condamne-t-il à la FIV ?
Absolument pas. Le SMOP est un trouble de l'ovulation, pas une fatalité. 70 à 80 % des femmes concernées peuvent concevoir naturellement avec un terrain équilibré. Quand l'AMP est nécessaire, la connaissance du profil métabolique permet une prise en charge plus fine.
Faut-il refaire un bilan si on m'a diagnostiquée SOPK il y a longtemps ?
Si votre diagnostic est ancien et que personne ne vous a fait de bilan métabolique complet (insulinorésistance, profil lipidique, fonction thyroïdienne associée), oui, ça vaut la peine. C'est exactement ce que le nouveau nom invite à faire : remettre le métabolique au centre.
Vous avez vos bilans en main et vous voulez en parler ?
Découvrir mes offres →



